O que é liberação miofascial? Como funciona, quando ajuda e quando não é o caminho certo
O que é liberação miofascial? Como funciona, quando ajuda e quando não é o caminho certo
Você já saiu de uma sessão de massagem leve e aliviado, só para sentir a dor voltar três dias depois. Talvez tenha repetido esse ciclo várias vezes, trocando de profissional, trocando de técnica, desconfiando do próprio corpo. A sensação é conhecida: aquele alívio dura pouco, a tensão na cervical ou na lombar retorna, e a frustração se soma à dor. Quando isso acontece, muitas vezes o problema não estava no músculo tenso em si, mas na fáscia que o envolve e que continuou restrita depois da massagem.
No consultório, tenho visto pacientes que chegam exatamente nesse ponto. Tentaram massagem relaxante, quiropraxia de fim de semana, pomadas, alongamentos isolados. Buscam entender o que é liberação miofascial porque ouviram falar como alternativa, mas desconfiam de outra promessa que não se sustenta. Este texto existe para responder essa dúvida com honestidade clínica: o que a técnica é de verdade, como funciona, quando pode ajudar e, igualmente importante, quando ela não é o caminho certo.
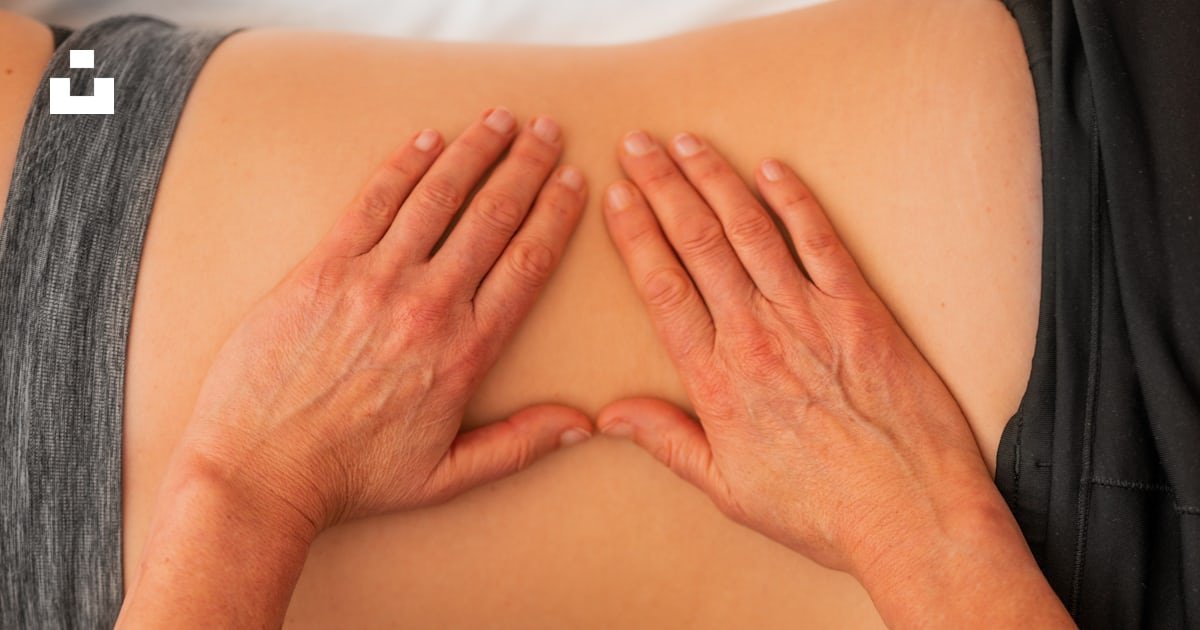
O que é liberação miofascial e por que ela surgiu
Liberação miofascial é uma técnica da fisioterapia que aplica pressão específica e sustentada sobre o sistema fascial, o tecido conjuntivo que envolve e conecta músculos, nervos, vasos e órgãos, com o objetivo de restaurar mobilidade tecidual, reduzir restrições e contribuir para o alívio da dor. O COFFITO (Conselho Federal de Fisioterapia e Terapia Ocupacional) reconhece a liberação miofascial como uma técnica terapêutica manual legítima, integrante do arsenal de recursos do fisioterapeuta para o tratamento de disfunções neuromusculoesqueléticas, aplicado a partir de uma avaliação clínica e de um raciocínio terapêutico individualizado.
A técnica tem raízes na convergência de diferentes linhas de estudo ao longo das últimas décadas. O trabalho clássico de Janet Travell e David Simons, nos anos 1980, mapeou como pontos-gatilho miofasciais — pequenos nódulos de tensão — podem gerar dor referida em regiões distantes. Em paralelo, John Barnes desenvolveu uma abordagem baseada na aplicação de pressão sustentada sobre a fáscia. Esse entendimento foi ampliado por pesquisadores como Robert Schleip e Thomas Myers, que aprofundaram a compreensão da fáscia como um sistema integrado, dinâmico e fundamental para a transmissão de força, propriocepção e percepção da dor no corpo. Mais recentemente, a anatomista italiana Carla Stecco consolidou a fáscia como um tecido funcional complexo, com rica inervação e papel central na dor musculoesquelética.
Saber o que é fáscia muscular ajuda a entender o resto. Pense na fáscia como uma malha tridimensional que costura o corpo inteiro. Ela não termina no músculo, ela continua, liga segmentos e dá forma ao movimento. Quando uma área dessa malha perde deslizamento, a tensão se distribui por onde você menos espera: a lombar pode doer porque a cadeia posterior da perna está restrita, o ombro pode travar porque a fáscia torácica está encurtada.
A liberação miofascial trabalha exatamente esse tecido. Não é relaxamento genérico, não é só passar as mãos. É pressão direcionada, em ritmo específico, mantida por tempo suficiente para que a resposta tecidual aconteça.
Liberação miofascial vs massagem: por que não são a mesma coisa
Essa é a confusão mais comum que recebo no consultório. Pacientes chegam dizendo “fiz liberação miofascial em um spa”, descrevem o que foi feito e a cena é, na prática, uma massagem relaxante. A distinção entre liberação miofascial vs massagem importa porque os dois procedimentos têm objetivos, requisitos e profissionais diferentes.
Objetivo clínico versus bem-estar geral
A massagem relaxante busca sensação de bem-estar, redução de estresse e relaxamento muscular difuso. É uma proposta legítima dentro do seu escopo. A liberação miofascial, quando feita dentro da fisioterapia, tem alvo clínico específico: uma restrição fascial identificada, um ponto-gatilho mapeado, uma cadeia de dor que a avaliação encontrou. Não se aplica a técnica por prazer geral, aplica-se porque há uma hipótese clínica para tratar.
Avaliação prévia obrigatória
Antes de encostar a mão, o fisioterapeuta faz anamnese, testa amplitude de movimento, palpa tecidos, observa postura, investiga histórico. A decisão de usar liberação miofascial sai dessa avaliação. Na massagem estética, esse passo costuma não existir, e a técnica é aplicada como serviço contratado.
Como a técnica funciona: o que acontece na fáscia durante uma sessão
Aqui cabe tirar o véu do que pode parecer mágico. Entender o mecanismo ajuda a calibrar expectativa, porque ninguém se beneficia de acreditar em promessa, e porque a ciência da fáscia evoluiu bastante nos últimos quinze anos. Revisões publicadas em bases como a PubMed indicam que terapia miofascial pode contribuir para o alívio de dor em quadros miofasciais crônicos e para melhora de amplitude de movimento, ainda que a qualidade dos estudos varie e os efeitos sejam moderados.
O sistema fascial e onde a tensão se acumula
A fáscia é um tecido conjuntivo denso, hidratado e ricamente inervado. Ela envolve cada músculo, cada grupo muscular e conecta segmentos do corpo em cadeias contínuas. Quando tudo está bem, a fáscia desliza entre camadas, acompanha o movimento e distribui carga de forma eficiente. Quando há microlesão repetida, postura sustentada, sedentarismo ou estresse crônico, partes da fáscia perdem essa capacidade de deslizamento e formam regiões mais rígidas.
Pontos-gatilho miofasciais
Dentro desse contexto, se formam os pontos-gatilho. São pequenos nódulos palpáveis no músculo, associados à fáscia circundante, que costumam doer quando pressionados e geram dor referida em outras regiões. Um ponto-gatilho no trapézio, por exemplo, pode gerar dor de cabeça do lado do olho. Um ponto no glúteo médio pode reproduzir sensação de dor ciática sem que haja compressão de raiz nervosa.
A pressão terapêutica
Quando aplico a técnica, a pressão é direcionada e sustentada. Não é um empurrão isolado, é uma presença que dura tempo suficiente para que o tecido responda. Três mecanismos são propostos pela literatura. Primeiro, uma modulação mecânica: a pressão pode afetar a hidratação do tecido e o deslizamento entre camadas fasciais. Segundo, uma modulação neurofisiológica: receptores da fáscia se comunicam com o sistema nervoso central, e a pressão controlada pode alterar a forma como o cérebro processa a dor naquele segmento. Terceiro, um componente circulatório local: a área trabalhada costuma ficar mais aquecida e com melhor aporte sanguíneo logo depois.
Nenhum desses mecanismos funciona isolado. A resposta clínica é multifatorial, e por isso a técnica precisa estar dentro de um plano maior, ponto que volto a tratar mais adiante.
O que o paciente sente durante a sessão
Uma coisa que quase nenhum site explica é o que, concretamente, acontece com o corpo do paciente deitado na maca. Acho que essa descrição ajuda mais do que qualquer lista de benefícios, porque você consegue se imaginar ali e decidir se faz sentido.
Antes: avaliação e preparação
A sessão começa sentada. Conversamos sobre a dor, sobre o que piorou, sobre o que aliviou, sobre rotina e hábitos. Em seguida, peço alguns movimentos para observar amplitude, testo grupos musculares específicos, palpo regiões suspeitas. Essa etapa pode levar de 15 a 30 minutos na primeira consulta, menos nas sessões seguintes. Só depois é que você se posiciona na maca.
Durante: a pressão e a resposta do tecido
A sensação inicial é de pressão profunda. Em pontos ativos, essa pressão costuma vir acompanhada de um desconforto reconhecível, aquela “dor boa” que o paciente identifica como “é aí mesmo”. O tecido responde progressivamente: muitos relatam uma sensação de soltura gradual, um calor local, às vezes um leve tremor muscular involuntário. A respiração calma ajuda, e eu vou ajustando intensidade conforme sua resposta. Dor intensa crescente, pulsátil ou irradiada não é parte da técnica, e é sinal para diminuir ou trocar de abordagem imediatamente.
Depois: o que é esperado e o que não é
Nas 24 a 48 horas seguintes, é comum sentir uma leve dor muscular semelhante à de um treino mais puxado, sensação de região “arejada”, maior amplitude em movimentos que estavam limitados. Essa janela costuma dar lugar a uma fase de alívio mais consistente. O que não é esperado: hematoma extenso, dor intensa e crescente, formigamento persistente, sintomas neurológicos novos, febre. Qualquer um desses sinais merece contato com o profissional antes da próxima sessão.
Indicações, contraindicações e riscos reais da liberação miofascial
A liberação miofascial funciona para um recorte específico de quadros e não funciona, ou pode até piorar, em outros. Saber essa distinção é parte do cuidado.
Quadros que comumente se beneficiam
Nos últimos anos, tenho visto resposta consistente em alguns cenários. Dor miofascial crônica, aquele “nó” que insiste mesmo com alongamento, costuma responder bem. Rigidez cervical persistente associada a postura de trabalho sustentada também, assim como liberação miofascial para dor lombar de origem miofascial, sem sinais neurológicos. Dor pós-postura prolongada, complemento em reabilitação pós-lesão (quando a fase aguda já passou) e cefaleias tensionais associadas a pontos-gatilho cervicais são outros quadros frequentes. Nada disso é garantia. São padrões que a prática mostra, sempre dependentes de avaliação individualizada.
Quando não é o caminho principal
Em quadros inflamatórios agudos, pressão profunda costuma agravar o processo. Uma crise de hérnia discal com sintoma neurológico ativo, como fraqueza progressiva ou alteração de sensibilidade, exige conduta diferente, e muitas vezes avaliação médica antes de qualquer terapia manual profunda. Dor de origem visceral (rim, vesícula, útero) ou dor sistêmica inflamatória não tem alvo fascial e pode mascarar um quadro que precisa de outra investigação. Um exemplo clínico que repito bastante: quando um paciente chega com torcicolo agudo, às vezes com dor que acorda de madrugada, a abordagem inicial raramente é liberação miofascial profunda. Escrevi em detalhe sobre esse tipo de quadro cervical agudo no texto sobre como avaliar um torcicolo ao acordar.
Contraindicações absolutas e relativas
Algumas situações contraindicam a técnica, de forma absoluta ou relativa, e precisam ser reconhecidas antes de qualquer sessão:
- Trombose venosa profunda ativa ou suspeita.
- Uso de anticoagulantes em dose terapêutica alta, que aumenta risco de hematomas.
- Infecção ativa no local (celulite, erisipela, abscesso).
- Lesão de pele aberta, queimaduras, feridas recentes.
- Febre ou quadro infeccioso sistêmico em curso.
- Fragilidade óssea importante, como osteoporose severa em regiões de risco.
- Gravidez, em regiões e posições específicas que exigem ajuste.
- Pós-operatório imediato sem liberação médica, especialmente em cirurgias ortopédicas e abdominais.
- Quadros oncológicos em áreas suspeitas, enquanto investigação estiver em curso.
Essa lista não serve para assustar, serve para mostrar que a avaliação presencial não é formalidade burocrática. Ela existe para proteger.
Riscos reais e como mitigar
Os riscos mais comuns são pequenos hematomas na região trabalhada, dor pós-sessão por 24 a 48 horas e, eventualmente, piora temporária antes da melhora em pacientes com quadros muito sensibilizados. Eventos graves são raros e estão associados, quase sempre, a aplicação da técnica sem avaliação adequada ou fora das contraindicações acima. Por isso a pergunta “liberação miofascial dói” merece resposta honesta: pode incomodar em pontos ativos, costuma ser tolerável e não precisa virar sofrimento.
Liberação miofascial dentro de um plano terapêutico maior
Esse é o ponto que costuma ficar de fora nos conteúdos sobre a técnica. Liberação miofascial, sozinha, raramente resolve um quadro crônico. Ela é uma ferramenta dentro da fisioterapia, não uma solução isolada. O resultado consistente aparece quando ela se integra a outras abordagens que tratam o que fica para depois da sessão: postura, força, controle motor, rotina.
Liberação miofascial e fisioterapia manual ortopédica
As duas trabalham em camadas diferentes. A fisioterapia manual ortopédica foca em articulação, mobilização segmentar e controle de dor articular. A liberação miofascial foca no tecido conjuntivo que envolve e conecta. Em muitos quadros crônicos de coluna, uso as duas na mesma sessão: mobilizo a articulação restrita, libero a fáscia que puxa aquele segmento, devolvo movimento à estrutura como um todo.
Liberação miofascial e pilates clínico
Se você libera tensão na terça-feira e volta, na quarta, a oito horas sentado com ombros enrolados, a tensão retorna. Pilates clínico entra como fase ativa da reabilitação: fortalece o core, reeduca padrões de movimento, devolve consciência postural. É o que transforma alívio em manutenção. Em dor lombar crônica miofascial, costumo combinar as duas abordagens em fases escalonadas, começando com mais trabalho manual e miofascial e aumentando a carga de exercícios e a introdução do pilates à medida que a dor reduz.
Liberação miofascial e agulhamento seco
Em pontos-gatilho persistentes, que não respondem apenas à pressão manual, costumo combinar com agulhamento seco. São técnicas diferentes com sinergia clínica: a pressão manual trabalha camadas superficiais e médias, a agulha alcança ponto preciso em profundidade. Se você quer entender melhor como funciona essa outra técnica, escrevi um texto dedicado sobre o que é dry needling e quando faz sentido combinar.
Quando a técnica é protagonista e quando é coadjuvante
Em alguns quadros, a liberação miofascial é a abordagem central da sessão. Dor miofascial crônica com pontos-gatilho difusos, por exemplo, costuma pedir mais tempo de trabalho fascial. Em outros, ela é coadjuvante de uma terapia manual ortopédica, de um pilates estruturado ou de um trabalho de reeducação postural. Definir esse lugar é, de novo, papel da avaliação.
Perguntas frequentes sobre liberação miofascial
A liberação miofascial funciona?
Estudos mostram benefício em dor miofascial crônica, rigidez muscular e restrição de amplitude, com efeitos geralmente moderados. Ela não funciona para todo tipo de dor, e o resultado depende do quadro, da técnica aplicada corretamente e da combinação com outras abordagens como fisioterapia manual e pilates clínico. Avaliação presencial é indispensável.
A liberação miofascial dói?
Pressão profunda em pontos ativos costuma gerar desconforto tolerável, aquela “boa dor” que o paciente reconhece como específica. Leve soreness nas 24 a 48 horas seguintes também é comum. Dor intensa crescente, pulsátil, irradiada ou com sintomas neurológicos novos não faz parte da técnica e exige ajuste imediato do profissional.
Qual a diferença entre liberação miofascial e massagem relaxante?
A liberação miofascial tem objetivo clínico específico, exige avaliação prévia. A massagem relaxante busca bem-estar geral, não exige avaliação funcional e é praticada por profissionais de massoterapia, com regulamentação própria e diferente. São serviços distintos, com públicos e indicações também distintos.
Quantas sessões de liberação miofascial são necessárias?
Varia bastante. Quadros agudos simples podem responder em duas a quatro sessões. Quadros crônicos ou integrados a um plano maior costumam exigir seis a doze sessões, com transição para manutenção preventiva. Prometer número fechado sem avaliação não é responsável. A previsão realista sai da primeira consulta, considerando tempo de dor e fatores associados.
Liberação miofascial tem contraindicações?
Sim, e são importantes: trombose venosa, anticoagulação em dose alta, infecção ativa no local, lesão de pele aberta, febre, fragilidade óssea severa, gravidez em áreas específicas e pós-operatório sem liberação médica. Quadros inflamatórios agudos também pedem cautela. Por isso a avaliação presencial com fisioterapeuta habilitado é indispensável antes de qualquer sessão.
Quando vale marcar uma avaliação presencial
Se o que você leu aqui ecoa o que sente no próprio corpo (dor persistente, tentativa frustrada de massagem, desconfiança do próximo passo), uma avaliação presencial costuma ser o caminho mais honesto. Nela, conversamos sobre o que está acontecendo, eu testo amplitude, palpo tecidos, e só então decidimos se liberação miofascial faz sentido, em que intensidade e em que combinação com outras abordagens. Para pacientes que chegam pelo bairro Petrópolis em Porto Alegre, também preparei um texto sobre como é o atendimento de fisioterapeuta em Petrópolis, Porto Alegre, com o que esperar da primeira consulta.
Importante: este conteúdo é educativo e não substitui uma avaliação presencial. Cada caso tem particularidades que só podem ser identificadas em uma consulta com um(a) fisioterapeuta habilitado(a).
Saber o que é liberação miofascial é o começo. A técnica é real, regulamentada, útil em quadros específicos e limitada em outros. Ela funciona melhor quando entra como parte de um plano terapêutico individualizado, não como promessa isolada. Se isso combina com o que seu corpo está pedindo, vale conversar. Agende uma avaliação pelo WhatsApp e entendemos juntos o que faz sentido para seu caso. O movimento é a chave.
Por Nina Amoretti — Fisioterapeuta, CREFITO-5/111220-F. Quase 20 anos de prática clínica em fisioterapia manual ortopédica, pilates e liberação miofascial. Consultório na Av. Lavras, 625, Petrópolis, Porto Alegre/RS, e atendimento remoto.
Publicado em 21 de abril de 2026. Última revisão: 21 de abril de 2026.
Leia também:

